
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания

ПЕРЕЛОМЫ ОБЛАСТИ КОЛЕННОГО СУСТАВА. МЕХАНИЗМ ПОВРЕЖДЕНИЯ. КЛИНИКА. ДИАГНОСТИКА. ЛЕЧЕНИЕ
Рябчиков И. В., Панков И. О.,
Глава 8. ОШИБКИ И ОСЛОЖНЕНИЯ ПРИ ЛЕЧЕНИИ ПАЦИЕНТОВ С ПЕРЕЛОМАМИ ОБЛАСТИ КОЛЕННОГО СУСТАВА д.м.н. И.О. Панков
Этот раздел настоящего исследования посвящен анализу ошибок и осложнений, наблюдавшихся в клинике травматологии центра при лечении пациентов с переломами области коленного сустава за последние 25 лет. Он требует особого внимания и обсуждения. Говоря об ошибках и осложнениях при применении чрескостного остеосинтеза аппаратами внешней фиксации мы не умаляем достоинств и преимуществ данного метода лечения, который в настоящее время является методом выбора при тяжелых около- и внутрисуставных переломах косте конечностей. Более того, чрескостный остеосинтез оказался наиболее оптимальным при лечении полифрагментарных и импрессионно-компрессионных переломах мыщелков большеберцовой кости, а также тяжелых многооскольчатых переломах дистального суставного конца бедра. И, наконец, мы не противопоставляем чрескостный остеосинтез другим оперативным методам лечения повреждений костей конечностей. Анализ ошибок и осложнений позволяет более осознанно подойти к лечению переломов области коленного сустава на всех этапах медицинской и хирургической реабилитации пациентов.
Исходя из анализа ближайших и отдаленных результатов лечения пациентов с переломами области коленного сустава нами выявлены ошибки и оценены осложнения на различных этапах лечения.
Все ошибки и осложнения мы разделили на три этапа: ошибки и осложнения на догоспитальном этапе, госпитальном этапе и в послеоперационном периоде на этапе воостановительного лечения.
Ошибки на догоспитальном этапе, как правило, связаны с ошибками в диагностике переломов костей конечностей, а также с поздним направлением пациентов из травмпунктов и других лечебных учреждений для оказания специализированной медицинской помощи.
Ошибки госпитального этапа хирургического лечения. Ошибки и осложнения на данном этапе лечения связаны с ошибками в диагностике повреждений, ошибками при выполнении лечебных манипуляций и оперативных пособий, ошибками в послеоперационном ведении пациентов. Здесь же необходимо указать на осложнения, возникшие по вине самих пациентов, связанные с несоблюдением предписанного режима и игнорированием рекомендаций лечащего врача.
Ошибки в диагностике связаны с недооценкой тяжести или неправильным трактованием клинико-рентгенологической картины повреждения. При этом часто не учитывается тяжесть внутрисуставных повреждений мыщелков бедренной и большеберцовой костей, а также не распознается проникающий в сустав характер переломов проксимального эпиметафиза и эпиметадиафиза большеберцовой кости. В ряде случаев имели место не распознавание сопутствующих перелому мыщелков большеберцовой кости повреждения боковых связок коленного сустава.
Диагностические ошибки могут обусловить неправильный выбор метода лечения, что в дальнейшем может привести к тяжелым статико-динамическим нарушениям нижних конечностей. В качестве профилактики данной категории осложнений мы рекомендуем производить полное клинико-рентгенологическое обследование пациентов при подозрении на наличие около- и внутрисуставного перелома области коленного сустава.
Осложнения, связанные с ошибками в выполнении лечебных манипуляций и оперативных пособий.
Ошибки в диагностике, неучитывание особенностей типа и характера перелома могут привести к неправильному выбору тактики оперативного лечения. Здесь могут иметь место погрешности в репозиции перелома, вторичные смещения отломков и фрагментов мыщелков, приводящие к нарушению конгруэнтности суставных поверхностей, а также к нарушению оси конечности с развитием варусной или вальгусной деформации. Всё это является непосредственной причиной развития контрактур и деформирующего артроза коленного сустава.
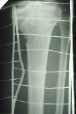
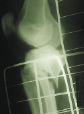
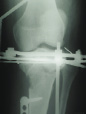
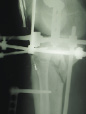
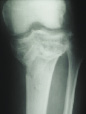
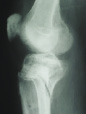
На рис. 8.1 приведены слайды с рентгенограмм пациента С., 1972 г.р. (и.б. № 5294) с переломом мыщелков большеберцовой кости, лечившегося в аппарате внешней фиксации.
На приведенных слайдах с рентгенограмм отчетливо прослеживаются погрешности в достижении репозиции перелома, имевшая место варусная деформация коленного сустава за счет смещения мыщелков большеберцовой кости не устранена, репозиция не достигнута. По всей вероятности, коррекция положения фрагментов в аппарате внешней фиксации успеха не имела. На рентгенограммах после демонтажа и снятия аппарата на фоне несросшегося перелома мыщелков имеют место деформация оси конечности с развитием тяжелого деформирующего артроза коленного сустава.
К осложнениям госпитального этапа лечения следует отнести замедленную консолидацию переломов, срастание переломов при недостигнутой репозиции в порочном положении, а также развитие ложных суставов.
На данном этапе лечения также возможны воспаления мягких тканей с развитием спицевой инфекции, которые купируются при проведении соответствующего лечения. Отеомиелиты бедренной и большеберцовой костей на фоне спицевой инфекции в наших наблюдениях не отмечены.
Технически правильное выполнение лечебных манипуляций и оперативных пособий с учетом биомеханических особенностей сегмента конечности позволяет избежать развития тяжелых осложнений, обеспечить восстановление функции поврежденного сустава и всей нижней конечности.
а б
в
Рис. 8.1. Рентгенограммы пациента С., 1972 г.р.:
а – до лечения; б – в процессе лечения в аппарате внешней фиксации; в – исход лечения, развитие тяжелой варусной деформации и деформирующего артроза коленного сустава на фоне несросшегося перелома мыщелков большеберцовой кости
Осложнения в период восстановления могут быть связаны с ошибками в диагностике повреждений, ошибками, допущенными при выполнении манипуляций и оперативных пособий, а также с ошибками в проведении самого периода реабилитации. Необходимо отметить, что период реабилитации составляет неотъемлемую часть всего комплекса восстановительного лечения повреждений и по своей важности и значению не уступает лечебным, в том числе и оперативным, манипуляциям. Игнорирование или недооценка реабилитационных мероприятий приводит к тяжелым посттравматическим осложнениям, нарушающим функцию всей нижней конечности.
Одним из тяжелых осложнений переломов костей конечностей является развитие комбинированного посттравматического плоскостопия.
В настоящем исследовании мы считаем необходимым указать на ряд факторов, ведущих к развитию этого тяжелого осложнения, нередко являющегося причиной грубых нарушений функции всей нижней конечности.
Под комбинированным посттравматическим плоскостопием следует понимать комплекс сложных системно-динамических нарушений, которые развиваются в ряде случаев после тяжелой травмы нижних конечностей и связанных с потерей или грубыми изменениями формы и структуры стопы. Комбинированное посттравматическое плоскостопие является одним из тяжелых осложнений переломов костей нижних конечностей.
Развитие комбинированного посттравматического плоскостопия всегда связано с нарушением напряженного состояния стопы, ее деторсией. Раскручивание, деторсия стопы приводит к пронации пяточного, супинации и абдукции переднего отдела стопы, что клинически проявляется в снижении ее сводов. Известно, что стопа в норме представляет собой «отрезок скрученной спирали» и находится в состоянии динамического напряжения. Такая форма стопы обусловлена тем, что она несет основную нагрузку тела, выполняя функции опоры и движения. Скручивание и раскручивание стопы – основные элементы ее работы. Торсия стопы, таким образом, должна рассматриваться как элемент нормальной работы, проводимой стопой. Устранение торсии стопы ведет к деторсии, – патологическому состоянию, именующемуся плоскостопием по Strassery (Полиевиктов И.А., 1949).
Нормальная стопа характеризуется супинацией пяточного, пронацией и аддукцией переднего ее отдела, при этом наибольшее расстояние между точками опоры находится в своде, образованном при участии 2-й плюсневой кости. Известно, что в нормальной стопе блок таранной кости, охваченный с боков лодыжечной вилкой, отклонен относительно тела кнаружи. Такое отклонение блока таранной кости осуществляется благодаря рычагообразному действию голени, которая располагается в наклонной кнаружи плоскости. Кроме того, в результате торсии дистальных отделов голени кнаружи, блок таранной кости действием лодыжечной вилки также скручен кнаружи вокруг вертикальной оси. Скручивание спирали стопы в комбинации с наружным отклонением голени должно рассматриваться как мощный фактор, определяющий скручивание спирали стопы в условиях опоры и обеспечения равновесия в статике и динамике.
При опоре на обе ноги в вертикальном положении центр тяжести тела находится между стопами. При опоре на одну ногу в положении стоя или при односторонней опоре при ходьбе центр тяжести отклоняется и переносится непосредственно на площадь опоры. Отклонение таранной кости кнаружи необходимо для обеспечения поперечного равновесия стопы.
При плоской стопе блок таранной кости отклонен несколько кнутри, наружное отклонение голени также уменьшено. Центр тяжести смещается. Развивается неустойчивое положение в статике. Торсия дистальных отделов голени и, соответственно, блока таранной кости также значительно снижена. Стопа теряет устойчивое положение в статике и при движениях.
При плоскостопии существуют особые приспособления для сохранения равновесия в положении стоя: в связи с тем, что нагрузка приходится на внутренний край стопы, последняя отводится и несколько ротируется кнаружи.
Таким образом, исходя из вышеизложенного, развитие комбинированного посттравматического плоскостопия связано с нарушением напряженного состояния, раскручиванием – деторсией стопы. Мы выделяем ряд патологических состояний, приводящих к нарушению напряженного состояния стопы и развитию комбинированного посттравматического плоскостопия:
• длительное вынужденное ограничение или полное отсутствие нагрузки конечности, ведущее к снижению тонуса мышц голени и стопы;
• фиксация голени и стопы в иммобилизирующей повязке или аппарате внешней фиксации в функционально невыгодном положении, что ведет к ослаблению тонуса мышц за счет взаимного сближения точек их прикрепления;
• неустраненные смещения фрагментов при переломах костей конечностей, приводящих к нарушению мышечного равновесия и раскручиванию спирали стопы.
После снятия иммобилизирующей повязки, демонтажа и снятия аппарата внешней фиксации, основные жалобы пациентов связаны с отсутствием полноценной нагрузки конечности и ограничением движений в суставах. В значительной степени изменяется походка. Развитие контрактур суставов также способствует ограничению нагрузки и снижению мышечного тонуса. Пациенты ходят, хромая на поврежденную конечность, стопа на стороне повреждения в подавляющем большинстве случаев, несколько развернута кнаружи, что, как было сказано выше, имеет компенсаторное значение. Угол разворота стопы колеблется индивидуально; в наших исследованиях он был на стороне повреждения на 5-20° более угла разворота стопы неповрежденной конечности. При этом, на стороне повреждения у большинства пациентов стопа в меньшей степени «падает» на наружный край. Описанные клинические проявления в своей основе имеют снижение мышечного тонуса поврежденной конечности и, как следствие этого, раскручивание и снижение напряженного состояния стопы; при этом, при длительных вынужденных ограничениях нагрузки конечности снижение мышечного тонуса может принять необратимый характер с развитием комбинированного плоскостопия.
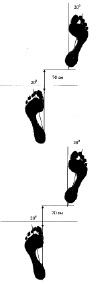
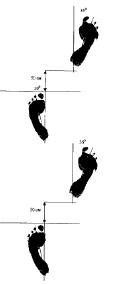
На рис. 7.2 представлены ихнограммы (углы разворота стоп и отпечаток следа) при нормальной походке (а) и у пациента после длительной иммобилизации конечности (б).
На представленном рисунке отчетливо прослеживается увеличение площади следа стопы поврежденной конечности с увеличением угла разворота стопы на стороне повреждения.
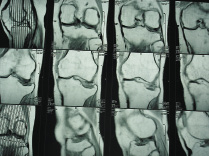
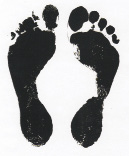
На рис. 7.3 представлены данные МРТ пациента Р., 1960 г.р. с неправильно сросшимся импрессионно-компрессионным переломом наружного мыщелка левой большеберцовой кости и, как следствие этого повреждения, развившегося со временем ограничения функции левой нижней конечности. На плантограммах отчетливо проявляется увеличение площади следа левой стопы, связанной с развитием комбинированного
плоскостопия.
а б
Рис. 7.2. Ихнограммы нормальной походки (а) и у пациента после длительной иммобилизации конечности (б)
а б
Рис. 7.3. Магнитно-резонансная томограмма (а) и плантограмма (б) пациента Р., 1960 г.р. с неправильно сросшимся импрессионно-компрессионным переломом наружного мыщелка левой большеберцовой кости
К подобным нарушениям приводит неоправданно длительная фиксация конечности в функционально невыгодном положении.
При достижении репозиции перелома с восстановлением нормальных анатомических взаимоотношений в области повреждения мы не отмечали сколько-нибудь значительных изменений на плантограмме на стороне повреждения в сторону увеличения площади следа стопы.
Во всех случаях развития комбинированного посттравматического плоскостопия по причине неустраненных смещений отломков при переломах, основной задачей является проведение реконструктивно-восстановительных операций с достижением репозиции, восстановлением конгруэнтности суставных поверхностей, а также нормальных анатомических взаимоотношений поврежденного сегмента конечности.
Комплексное восстановительное лечение во всех периодах реабилитации своей целью имеет восстановление тонуса мышц, достижение нормальной амплитуды движений в поврежденном и смежных суставах, а также адекватной нагрузки конечности.