
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
4.6. Тактика ведения пациентов с вирусно-бактериальной пневмонией, ассоциированной гриппом А(H1N1)pdm09
Всем больным с первого дня поступления в стационар назначали комбинацию двух противовирусных препаратов – осельтамивир (тамифлю) + умифеновир (арбидол) или осельтамивир (тамифлю) + имидазолилэтанамид пентандиовой кислоты (ингавирин). Доза осельтамивира, умефеновира и имидазолилэтанамид пентандиовой кислоты была увеличена в двое: 150 мг×2 раза в день, 400 мг×4 раза в день и 180 мг×1 раз в день, соответственно, в течение 10 дней. Нежелательных явлений на прием противовирусных препаратов выявлено не было.
Антибактериальную терапию назначали всем пациентам с первого дня (табл. 29). Эмпирическая антибактериальная терапия применялась внутривенно и соответствовала клиническим рекомендациям по лечению внебольничной пневмонии Российского респираторного общества [23].
Для лечения пациентов с тяжелой пневмонией чаще использовали цефалоспорины IV и III поколения, «респираторные» фторхинолоны в максимальных терапевтических дозировках. Стартовая комбинация антибактериальных препаратов: «респираторный» фторхинолон (моксифлоксацин, левофлоксацин) + цефалоспорины IV (цефепим) и III поколения (цефотаксим, цефтриаксон). У 21 (21,8 % %) больного смена антибактериальной терапии проводилась 2 раза, 13 (13,6 %) пациентам – 3 раза, что было связано с неактивностью первичной антибактериальной терапии к выявленному патогенному микроорганизму, отсутствием клинического улучшения или при сохраняющихся рентгенологических изменениях более 7 дней, развитием осложнений.
При нетяжелых гриппозных пневмониях назначалась монотерапия, среди них цефалоспорины III поколения (цефотаксим, цефтриаксон), защищенные аминопенициллины (амоксициллин + клавулановая кислота (аугментин), ампициллин + сульбактам (сультасин)), макролиды (азитромицин (сумамед)) в терапевтических дозировках, смены антибактериальной терапии этой группе пациентов не требовалось.
Тяжесть течения вирусно-бактериальной пневмонии оценивали по шкале CRB-65, согласно клинических рекомендаций Российского респираторного общества (табл. 30) [23]. В соответствии с вероятностью летального исхода по шкале CRB-65 больные делятся на 3 группы: 0–1 балл (летальность 1,5 %); 2 балла (летальность 9,2 %); > 3 балла (летальность 22 %).
Таблица 29
Антибактериальные препараты, применяемые для лечения вирусно-бактериальной пневмонии, ассоциированной вирусом гриппа A(H1N1)pdm09
|
Название препарата |
Дозировка |
|
Цефалоспорины IV поколения |
|
|
Цефепим (Максипим) |
По 2,0 в/в капельно 2 раза в сутки |
|
Цефалоспорины III поколения |
|
|
Цефотаксим (Цефабол) |
По 2,0 в/в капельно 3 раза в сутки |
|
Цефтриаксон |
По 2,0 в/в капельно 1 раз в сутки |
|
«Респираторные» фторхинолоны IV поколения |
|
|
Моксифлоксацин (Авелокс) |
По 0,4 в/в капельно 1 раз в сутки |
|
«Респираторные» фторхинолоны III поколения |
|
|
Левофлоксацин (Лефлобакт) |
По 0,5 в/в капельно 2 раза в сутки |
|
Защищенные аминопенициллины |
|
|
Амоксициллин + клавулановая кислота (аугментин) |
По 1000 мг + 200 мг в/в капельно 3 раза в сутки |
|
Ампициллин + сульбактам (сультасин) |
По 1,5 в/в капельно 3 раза в сутки |
|
Макролиды |
|
|
Азитромицин (сумамед) |
По 0,5 в/в капельно 1 раз в сутки |
Всем пациентам в ОРиИТ/ПРиИТ проводилась респираторная поддержка одним из трех методов: ингаляции увлажненным кислородом, неинвазивная и инвазивная вентиляция легких. Неэффективность одного из методов респираторной поддержки являлось основанием для перехода к другому методу (табл. 31).
Ингаляции увлажненным кислородом назначали 11 (11,4 %) пациентов, положительной динамикой считали повышение сатурации кислорода капиллярной крови на 2 и более процентов. Средняя продолжительность ингаляции увлажненного кислорода составляла 4,0 ± 0,33 суток.
Таблица 30
Оценка тяжести состояния пациентов с тяжелой внебольничной пневмонией, госпитализированных в ОРиИТ/ПРиИТ по шкале CRB-65, баллы
|
Показатели |
Больные (n = 96) |
Баллы |
|
Нарушение сознания, обусловленное пневмонией |
96 |
1 |
|
ЧДД ≥ 30/мин |
96 |
1 |
|
Снижение систолического артериального давления < 90 мм рт.ст. или диастолического ≤ 60 мм рт.ст. |
96 |
1 |
|
Возраст больного ≥ 65 лет |
10 |
1 |
|
Среднее значение (M ± m) |
3,1 ± 0,11 балла |
|
Таблица 31
Частота применения респираторной поддержки при тяжелой вирусно-бактериальной пневмонии, ассоциированной вирусом гриппом А(H1N1)pdm09 (n = 96)
|
Метод |
Абс. |
% |
Средняя продолжительность |
|
Ингаляции увлажненным кислородом |
11 |
11,4 |
4,0 ± 0,33 суток |
|
Неинвазивная вентиляция легких (НИВЛ) |
38 |
39,6 |
5,3 ± 1,7 суток |
|
Инвазивная вентиляция легких (ИВЛ) |
47 |
49 |
6,4 ± 3,5 суток |
Неинвазивная вентиляция легких назначалась 38 (39,6 %) пациентам, и в среднем составляла 4,0 ± 0,33 суток.
ИВЛ применялась 47 (49 %) пациентам, из них 14 (28,5 %) пациентов были подключены к аппарату ИВЛ на 4–6 сутки пребывания в ОРиИТ/ПРиИТ.
Перевод на самостоятельное дыхание проводился с учетом SpO2 более 90 %, РаО2 более 60 мм рт.ст. и ЧДД менее 25 в минуту.
Таким образом, длительность заболевания, превышающая 21 день, была связана с тяжелым течением вирусно-бактериальной пневмонии и необходимостью ИВЛ и длительной антибактериальной терапией.
Все больные были выписаны из стационара с положительной клинической и рентгенологической динамикой: больные с тяжелой внебольничной пневмонией на 23,7 ± 7,3 день, а больные с нетяжелыми пневмониями – на 14 ± 4,6 день.
На момент выписки при рентгенологическом обследовании полное разрешение инфильтрации наблюдалось у 51 (30,2 %) пациента (рис. 16), усиление и деформация легочного рисунка отмечалось у 86 (51 %) пациентов, у 32 (18,8 %) пациентов, преимущественно в возрасте от 45 лет и старше, диагностирован пневмосклероз (постпневмонические изменения).

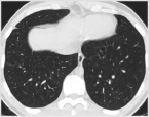
Рис. 16. КТ исследования грудной клетки. В динамике показано благоприятное течение двусторонней нижнедолевой пневмонии с полным восстановлением нормальной структуры легочной ткани с интервалом в 21 день
Следует отметить, что диффузный пневмосклероз диагностировался после перенесенной тяжелой вирусно-бактериальной пневмонии – 10 (5,8 %), а локальный пневмосклероз был выявлен после перенесенной нетяжелой пневмонии – 22 (13 %) пациентов.
Для подтверждения выше изложенного приводим клинические примеры внебольничных пневмонии на фоне гриппа А(H1N1)pdm09.
Клинический пример № 1
Больной Р., 76 лет поступил в пульмонологическое отделение КМКБСМП им. Н.С. Карповича 15.01.2010 года с жалобами на: повышение температуры тела до 38,5 °С, выраженную слабость, «ломоту в теле», головокружения, приступообразный кашель с небольшим количеством трудноотделяемой мокроты слизистого характера с прожилками крови, першение в горле, боль в грудной клетке, колющего характера, усиливающаяся при глубоком дыхании, одышку в покое и при незначительной физической нагрузке. Болеет 5 дней, самостоятельно не лечился. Живет один в частном доме, бригаду скорой медицинской помощи вызвали соседи.
Эпидемиологический анамнез: накануне заболевания отмечает фактор переохлаждения, от гриппа не привит, в контакте с больными гриппом не был.
Анамнез жизни: ХОБЛ, ИБС, гипертоническая болезнь 3, риск 4.
Объективно: Состояние средней степени тяжести, сознание ясное, адекватен. Температура тела – 38,1 °С. Кожные покровы бледные, сухие, чистые. Слизистая ротоглотки умеренно гиперемирована. Периферические лимфоузлы не увеличены. Периферических отеков нет. Дыхание через нос свободное. В легких жесткое дыхание, мелкопузырчатые влажные хрипы в нижней доле правого легкого, ЧДД – 22 в минуту.
Сердечные тоны приглушены, ритмичные, ЧСС – 92 в минуту, АД – 140/90 мм рт.ст. Патологии со стороны желудочно-кишечного тракта и почек не выявлено.
Менингеальных знаков и очаговой неврологической симптоматики нет.
В течение 3 дней температура держалась в пределах 38,0–38,2 °С. Симптомы интоксикации сохранялись в течение 4 дней пребывания в стационаре; кашель купировались на 8 день от начала лечения.
ОАК при поступлении: гемоглобин – 121 г/л, лекоциты – 15,9×109/л, нейтрофилы: палочкоядерные – 14 %, сегментоядерные – 51 %, эозинофилы – 2 %, лимфоциты – 26 %, моноциты – 10 %, СОЭ – 47 мм/ч.
БАК при поступлении: Глюкоза – 5,0 ммоль/л (N 3,3–5,5 ммоль/л); общий билирубин – 11,4 мкмоль/л (N 8,5–20,5 мкмоль/л); АлТ – 25 (N до 34); АсТ – 33 (N до 31); общий белок – 74 г/л; креатинин – 70 ммоль/л (N 62–115 мкмоль/л); мочевина – 6,2 ммоль/л (N 2,4–6,4 ммоль/л). Коагулограмма: Общий фибриноген – 3,8 г/л (N 2–4 г/л); протромбиновый индекс 85 % (N 85–110 %).
Рентгенография органов грудной клетки от 15.01. – в прямой и боковой проекциях определяется снижение прозрачности легочной ткани за счет гомогенной инфильтрации справа в нижней доле. Легочный рисунок усилен. Корни расширены. Тень средостения без смещения. Заключение: Картина правосторонней нижнедолевой пневмонии (рис. 17), от 26.01. – положительная динамика, инфильтрация в легочной ткани справа исчезла.
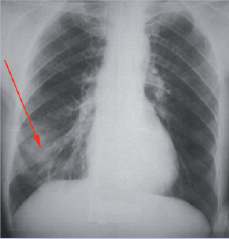
Рис. 17. Рентгенография грудной клетки в прямой проекции. Правосторонняя нижнедолевая пневмония
ЭКГ от 15.01. – синусовый ритм, ЧСС 80 в мин. Отклонение электрической оси влево. Неполная блокада левой ножки пучка Гиса.
Исследование мазка из зева и носа методом ПЦР: обнаружена РНК вируса гриппа A(H1N1)pdm09 от 16.01. 2010 г.
Бактериологическое исследование мокроты от 16.01. – рост Streptococcus pneumoniae 106 КОЕ/мл.
Лечение: противовирусная терапия с первого дня поступления в стационар: осельтамивир (тамифлю) по 150 мг 2 раза в суткти + умифеновир (арбидол) по 400 мг 4 раза в сутки – 10 дней, симптоматическая терапия, антибактериальная терапия с 15.01. – цефтриаксон 2,0 в/в кап № 10.
Диагноз при выписке: Внебольничная пневмония в нижней доле справа, средней степени тяжести. Сопутствующий: Грипп A(H1N1)pdm09.
Сроки стационарного лечения – 14 койко-дней. Больной выписан в удовлетворительном состоянии.
Представленный пример иллюстрирует нетяжелое течение внебольничной пневмонии на фоне гриппа А(Н1N1) pdm09 у мужчины старческого возраста с отягощенным преморбидным фоном.
Следующий клинический пример представляет тяжелое течение вирусно-бактериальной пневмонии, ассоциированной вирусом гриппа А(Н1N1) pdm09 у женщины трудоспособного (среднего) возраста, с отягощенным преморбидным фоном.
Клинический пример № 2
Больная Д., 49 лет поступила в ПРиИТ инфекционного корпуса КМКБСМП им. Н.С. Карповича 5 декабря 2010 года на 7-й день болезни с жалобами на: одышку, слабость, озноб, «ломоту во всем теле», головную боль, повышение температуры тела до 40,5 °С, которая держится 7-е сутки, потливость, выраженную утомляемость, вялость; выраженный катаральный синдром в виде слизистых выделений из носа, першения в горле, грубого кашля со слизисто-гнойной мокротой, сохраняющегося в течение недели. Самостоятельно лечилась жаропонижающими препаратами (ацетилсалициловая кислота и парацетамол).
Эпидемиологический анамнез: накануне заболевания отмечает фактор переохлаждения, от гриппа не привита.
Анамнез жизни: ожирение II степени, гипертоническая болезнь 3, риск 4.
Объективно: Общее состояние тяжелое, положение больной – лежа на спине, сознание ясное, пациентка адекватна, вялая. Температура тела – 39,5 °С. Кожные покровы влажные, горячие на ощупь, обычной окраски. Цианоз губ. Слизистая ротоглотки умеренно гиперемирована, зернистость на задней стенке глотки. Периферические лимфоузлы не пальпируются. Дыхание через нос затруднено. В легких жесткое дыхание, влажные мелкопузырчатые хрипы в нижних отделах легких с обеих сторон, перкуторно отмечается притупление легочного звука, частота дыхания 28 в минуту. SpO2 – 82 %. Границы сердца не изменены, сердечные тоны приглушенные, ритмичные, ЧСС – 116 в минуту, АД – 155/90 мм рт.ст. Живот мягкий,
безболезненный; печень и селезенка не увеличены. Стул, диурез в норме. Пастозность голеней.
Менингеальных знаков и очаговой неврологической симптоматики нет.
Учитывая тяжелое состояние больной, ей была назначена противовирусная (осельтамивир (тамифлю) 150 мг×2 раза в сутки + арбидол 200 мг 4 раз), антибактериальная терапия– комбинация цефтриаксон 2,0 в/в кап. + азитромицин (сумамед) 0,5 в/в капельно, дезинтоксикационная терапия, ингаляции увлажненным кислородом.
На 2 сутки (07.12.) стационарного лечения, несмотря на проводимую терапию, отмечается ухудшение состояния: больная заторможена, одышка наросла до 32 дыхательных движений в минуту, гипотония до 80/60 мм рт.ст, тахикардия до 113–140 в мин, SpO2 – 74 % на фоне субфебрильной температуры (37,4 °С). Кожные покровы бледно-розового цвета, акроцианоз. Аускультативно выслушивается ослабленное дыхание с влажными мелкопузырчатыми хрипами по всем легочным полям. В связи с этим было принято решение подключить больную к аппарату ИВЛ, которая проводилась по 15.12.2010 года.
Лихорадка сохранялась 19 дней с момента поступления в стационар, симптомы интоксикации – 23 дня, кашель со слизистой мокротой – 19 дней, редкий сухой кашель сохранялся еще 5 дней (до 29.12).
ОАК при поступлении (05.12): гемоглобин – 142 г/л, эритроциты 3,6×1012/л, лейкоциты – 4,9×109/л, нейтрофилы: палочкоядерные – 17 %, сегментоядерные – 45 %, лимфоциты – 25 %, моноциты – 13 %, тромбоциты – 210×109/л, СОЭ – 42 мм/ч; от 09.12: гемоглобин 124 г/л, эритроциты 3,45×1012/л, цветной показатель 0,86, лейкоциты 23,6×109/л, нейтрофилы: палочкоядерные – 28 %, сегментоядерные – 64 %, лимфоциты 2 %, моноциты 6 %, тромбоциты 403×109/л, СОЭ 56 мм/час.
БАК при поступлении: Глюкоза – 8,7 ммоль/л (N 3,3–5,5 ммоль/л); общий билирубин – 17,1 мкмоль/л (N 8,5–20,5 мкмоль/л); АлТ – 103 (N до 34); АсТ – 324 (N до 31); общий белок – 56 г/л (N 64–83 г/л); креатинин – 10,1 ммоль/л (N 62–115 мкмоль/л); калий – 3,3 ммоль/л (N 3,5–5,5 ммоль/л); натрий – 135 ммоль/л (N 135–145 ммоль/л); кальций – 1,25 ммоль/л (N 2,15–2,5 ммоль/л); СРБ – 60,3 мг/л (N до 5). Коагулограмма: Общий фибриноген – 12,2 г/л (N 2–4 г/л); МНО – 1,2 (N 0,7–1,2); АЧТВ – 28 сек. (N 30–40 сек.); ПТИ – 56,7 % (N 85–110 %).
КОС и газы артериальной крови от 12.12: рН 7,4 (N 7,36–7,42); раСО2 23,8 мм рт.ст (N 35–45 мм рт.ст.); раО2 69,7 мм рт.ст. (N 80–108 мм рт.ст.).
КОС и газы артериальной крови от 13.12: рН 7,3; раСО2 24,9 мм рт.ст; раО2 81,4.
Рентгенография органов грудной клетки от 05.12. – Правосторонняя субтотальная пневмония. Левостороння нижнедолевая пневмония; 17.12. – Картина с положительной динамикой: пневматизация правого легочного поля улучшилась, сохраняется неоднородное затемнение правого легочного поля, более интенсивное на верхушке легкого, инфильтрация слева не определяется. Синусы свободные. Корень правого легкого широкий, инфильтрирован. Сердце расширено в поперечнике, аорта уплотнена; 27.12. – инфильтрация в легочной ткани исчезла. Рентгенография придаточных пазух носа от 05.12. – пневматизация придаточных пазух носа сохранена.
КТ грудной клетки от 08.12. – На серии компьютерных томограмм – вся верхняя доля легкого представлена зоной однородной консолидации легочной ткани с тонкими видимыми просветами бронхов. В нижних долях определяются неправильной формы разнокалиберные зоны повышенной плотности легочной ткани (от матового стекла до консолидации), в наиболее крупных видны просветы бронхов. Бронхи 1–3 порядка проходимы, не деформированы. Сосудистый рисунок не изменен. Сердечно-сосудистый пучок в пределах конституционно-возрастных параметров. Диафрагма обычно расположена, куполы ее ровные, четкие. Синусы дифференцируются. Клетчатка и лимфоузлы средостения не изменены. Костно-деструктивных изменений в зоне исследования не выявлено.
ЭКГ от 05.12. – Синусовая тахикардия с ЧСС 106 в мин. Нормальное положение электрической оси. Изменения в миокарде.
Диагноз грипп A(H1N1)pdm09 подтвержден методом ПЦР с назального смыва от 05.12. 2010 г.
ОАК от 29.12. – 138 г/л, лейкоциты – 7,0×109/л, нейтрофилы: палочкоядерные – 5 %, сегментоядерные – 66 %, лимфоциты – 23 %, моноциты – 6 %, СОЭ – 21 мм/ч.
БАК от 29.12: Глюкоза – 4,3 ммоль/л; общий билирубин – 9,4 мкмоль/л; общий белок – 75,8 г/л; креатинин – 5,7 ммоль/л.
Бактериологическое исследование мокроты от 07.12.2010 г. – рост Streptococcus pneumoniae 8×106 КОЕ/мл и Candida albicans 1×104 КОЕ/мл.
При микроскопическом исследовании мокроты от 07.02.2010 г. – альвеолярные макрофаги 18–27 в поле зрения, лейкоциты – 60 в поле зрения, эластических волокон – нет, атипичных клеток – нет, эритроциты – 1–3 в поле зрения.
Лечение: противовирусная терапия с первых дней поступления в стационар: осельтамивир (тамифлю) 150 мг×2 раза в сутки – 10 дней, арбидол 200 мг 4 раз – 10 дней, антибактериальная терапия с 5.12 – комбинация цефтриаксон 2,0 в/в кап. + азитромицин (сумамед) 0,5 в/в капельно № 2, с 07.12. смена антибактериальной терапии на цефепим 2,0 в/в капельно 2 раза в сутки + левофлоксацин в/в капельно 0,5×2 раза в сутки № 14, гемотрансфузионная терапия, антикоагулянты, дезинтоксикационная и симптоматическая терапия.
Диагноз при выписке: Внебольничная двусторонняя субтотальная пневмония, ассоциированная вирусом гриппа A(H1N1)pdm09, тяжелое течение. Осложнение: ОДН III. ИВЛ с 07.12.2010 г. по 15.12.2010 г. Сопутствующие заболевания: Ожирение II степени, гипертоническая болезнь 3, риск 4.
Сроки стационарного лечения – 37 койко-дней, больная выписана в удовлетворительном состоянии.
Заключение. Течение внебольничных пневмоний, ассоциированных вирусом гриппа A(H1N1)pdm09 у обследованных нами пациентов характеризовалось острым началом и проявлялось выраженным интоксикационным синдромом и поражением дыхательных путей, степень проявления которых зависела от тяжести заболевания.
В 73 % случаях тяжелое течение пневмонии диагностировались у молодых людей, имеющих отягощенный преморбидный фон, среди которого преобладали ожирение и избыточная масса тела (79,1 %), что повышало вероятность развития тяжелой внебольничной пневмонии на фоне гриппа А(H1N1)pdm09 в 3 раза.
По данным рентгенологического обследования выявлено, что у пациентов с тяжелыми пневмониями чаще всего диагностировались двусторонние пневмонии (64,6 %) с полисегментарным и долевым поражением, в группе пациентов с нетяжелым течением пневмонии, напротив, преобладали односторонние пневмонии (94,5 %), с преимущественной локализацией в правом легком (57,5 %).
Особенностью гематологических параметров у больных с тяжелым течением пневмонии стало выявление лейкопении у пациентов, поступивших в первые 3 дня от начала заболевания и незначительного лейкоцитоза с тромбоцитопенией при госпитализации позднее 6 дня от начала заболевания.
Изменения биохимических показателей сыворотки крови в группе пациентов с тяжелым течением пневмонии выявили повышение маркеров клеточного повреждения (креатинин, АсТ, КФК), снижение общего белка и повышение СРБ, что расценивается как проявление полиорганной недостаточности на фоне эндогенной интоксикации.
Таким образом, совокупность вышеперечисленных факторов обуславливало тяжелое течение внебольничной пневмонии на фоне гриппа A(H1N1)pdm09 с увеличением периода разрешения инфильтрации (18 ± 0,65 дня) и длительностью госпитализации до 23,7 ± 7,3 дня.
