
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
8.5. Безопасное прерывание нежелательной беременности
Международные эксперты рассматривают безопасность абортов по уровню материнской смертности (МС), при этом она минимальна и составляет менее 1 случая на 100 000 вмешательств. По определению ВОЗ, безопасный аборт (БА) — прерывание беременности, выполняемое квалифицированными медицинскими работниками, использующими для этого адекватное оборудование, современную методику и санитарно-гигиенические стандарты (Safe abortion…, 2012). То есть эквивалент БА в России — артифициальный аборт (медицинский легальный — при сроке до 12 недель и по медицинским показаниям). Напротив, небезопасный аборт (НбА) — процедура прерывания нежелательной беременности лицами, не владеющими необходимыми навыками, или происходящая в условиях, не удовлетворяющих минимальным медицинским стандартам, или наличие и того и другого. К НбА относят криминальные и неуточненные (внебольничные), а также самопроизвольные аборты.
Безопасность аборта, при соблюдении условий, перечисленных выше, не вызывает сомнений и на международном уровне уже не обсуждается. С другой стороны, в России этот вопрос все еще остается спорным, и часто приходится слышать, что «безопасного аборта не бывает» (Дикке Г.Б. с соавт., 2010). Возникает вопрос – почему? Ответ на него лежит в плоскости определения критериев безопасности. Для России, где аборты разрешены законодательно с 1920 г. и большинство из них выполняются в безопасных условиях, таким критерием является не МС, а уровень ранних и поздних осложнений, отягощающих прерывание беременности. При этом на основании исследований, не имеющих доказательной базы и выполненных 30-20 лет назад, приводятся количественные данные, существенно превышающие действительный их уровень, что формирует «статистику», преувеличивающую вред здоровью, которую культивируют в СМИ, и которую активно поддерживают сторонники движения Pro-life («За жизнь» – общественное движение, выступающее за запрет абортов).
Разграничивая морально-этические и медицинские аспекты этой проблемы, подчеркнем, что согласно ФЗ №323 каждая женщина имеет право самостоятельно решать вопрос о материнстве. При этом государство возложило на акушеров-гинекологов обязанность реализовать это право, а значит, с медицинской точки зрения, аборт должен быть не только безопасным для жизни, но и для репродуктивного здоровья женщины, что определяет благополучную реализацию репродуктивных планов, отложенных на будущее.
Безопасный аборт, выполняемый подготовленными специалистами с использованием современных технологий и санитарно-гигиенических стандартов – резерв в снижении материнской смертности и сохранении здоровья женщин при прерывании нежелательной беременности
В связи с выше изложенным, для российского здравоохранения на первый план выходит необходимость повышения качества оказания медицинской помощи женщинам при НБ, а также при аборте по другим показаниям (медицинским, социальным) путем замены устаревших, потенциально опасных методов – на современные малоинвазивные и неинвазивные, имеющие минимальный уровень осложнений (Дикке Г.Б. с соавт., 2014).
Для оценки перспектив улучшения медицинской помощи женщинам при НБ и ее прерывании, снижения осложнений, приведем результаты исследований, основанных на доказательствах.
Согласно статистике Минздрава России, в период с 2003 по 2009 гг. в России от осложнений аборта в среднем за год умирало около 100 женщин, что в структуре общей МС составляло приблизительно 20% (Методическое письмо МЗ РФ, 2011). Из этого количества летальных случаев в исходе медицинского (легального) аборта в 2008-2009 гг. доля умерших женщин была 1,1 % (по 1 случаю в год). В 2012 г. при аборте данного вида МС не зарегистрирована (Методическое письмо МЗ РФ, 2013). Т.е. все летальные случаи были при абортах других видов — криминальных, внебольничных, самопроизвольных и по медицинским показаниям.
В целом удельный вес абортов в структуре МС в 2012 г. составил 14,3%, а число летальных исходов после абортов снизилось с 93 случаев в 2009 г. до 36. Большинство летальных исходов, 38,9%, как и в прошлые годы, наступило после аборта по медицинским показаниям (несмотря на то, что в 2011 году из статистики были исключены аборты в сроках 22-27 недель в связи с переходом на новые критерии живорождения). Еще 36,1% женщин погибли при самопроизвольных абортах и 25% — при криминальных и неуточненных (11,1 и 13,9% соответственно).
Экстрагенитальные заболевания и сепсис в равной степени (по 38,9%) явились основными причинами смерти, остальные случаи — кровотечения и преэклампсия/эклампсия, частота которых в 2012 году существенно уменьшилась. После прерывания беременности в поздние сроки (12-21 недели) погибло большинство женщин — 80,6%, при этом отмечают увеличение с 22 до 29 умерших по сравнению с 2011 г.
Среди женщин моложе 19 лет в 2012 г. был один случай МС после прерывания беременности по медицинским показаниям в сроке 18-19 недель по причине, не связанной с абортом (энцефалит неясной этиологии).
Регистрируемые случаи МС и их частота в различные сроки беременности свидетельствуют о том, что риск смерти повышается в 100 раз при выполнении аборта в поздние сроки и прогрессивно возрастает с увеличением гестационного срока (в 2 раза каждые «лишние» две недели беременности), достигая максимума во время родов при доношенной беременности (рис. 8.8) (Safe abortion, 2012).
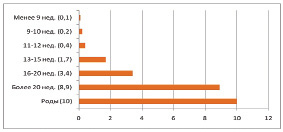
Рис. 8.8. Уровень материнской смертности в США, 2008 г. (Общее количество случаев: 0,7 на 100 000 вмешательств в первом триместре, 5,1 — во втором, 8,9 — более 20 недель) (Safe abortion, 2012)
Таким образом, по критерию МС, аборты по медицинским показаниям в России нельзя отнести к безопасным, так как этот показатель составляет 56,8 случаев на 100 000 вмешательств данного вида (табл. 8.9) и свидетельствует о низком качестве медицинской помощи женщинам.
Уровень небезопасных абортов в России отражает, прежде всего, показатель криминальных абортов (табл. 8.9). Он характеризует доступность к получению медицинской помощи при нежелательной беременности для некоторых категорий граждан. Так, в Москве в 2011 году доля криминальных абортов среди всех прерываний беременности в 14 раз превысила показатель данного вида аборта по сравнению с общероссийским (1,01 против 0,07% соответственно), а самопроизвольных абортов — в 3 раза (50,2 против 17,8% соответственно), при том, что медицинских (легальных) абортов зарегистрировано в 2 раза меньше (37,0 против 74,3% соответственно). Максимальный вклад города Москвы в общее количество криминальных абортов в 2011 г. составил 33,8% (246 случаев). На фоне других регионов выделяются еще 3 области: Тверская (27,8% —
202 случая), Новосибирская (8,3% — 60 случаев) и Хабаровский край (7,0% — 51 случай).
Таблица 8.9
Структура материнской смертности по видам аборта в РФ в 2012 году
|
Показатель |
Всего абортов данного вида, абс. |
Умерло, абс. |
Доля среди всех абортов, % |
Показатель на 100 000 вмешательств данного вида |
|
Самопроизвольные |
222919 |
13 |
36,1 |
5,8 |
|
Медицинские (легальные) |
644882 |
0 |
0 |
0 |
|
По медицинским показаниям |
24642 |
14 |
38,9 |
56,8 |
|
Криминальные |
264 |
4 |
11,1 |
1515,2 |
|
Внебольничные (неуточненные) |
42675 |
5 |
13,9 |
11,7 |
|
ВСЕГО |
935382 |
36 |
100 |
3,8 |
По мнению международных экспертов в области репродуктивного здоровья, нежелательная беременность — это высокий риск НбА и МС. Именно поэтому во всем мире серьезная работа направлена на преодоление проблемы НБ и НбА. Точка зрения мировой медицины в отношении существующих методов регуляции рождаемости состоит в постепенной замене искусственного прерывания НБ другими методами планирования семьи (контрацепция) на основе сексуального просвещения населения, а также предоставления доступа к безопасному аборту (Safe abortion, 2012).
Однако даже при самом высоком уровне использования контрацепции риск НБ остается, при этом решением в данной ситуации является ее прерывание в безопасных условиях современными методами.
Риск возникновения тяжелых ранних осложнений и отдаленных последствий аборта, приводящих к длительным и стойким нарушениям репродуктивного здоровья, по мнению экспертов ВОЗ, определяется распространенностью «самоабортов или иных небезопасных абортов» (Safe abortion, 2012).
Важные факторы, которые могут повлиять на риск развития осложнений при абортах, выполняемых в лечебных учреждениях, – срок беременности, вид анестезии, общее состояние здоровья женщины, метод аборта, навыки и подготовка медицинского персонала.
Дилатация и кюретаж (ДиК) – потенциально опасный метод прерывания беременности, так как имеет высокий риск травмы матки и внутренних органов, считается устаревшим и не используется в развитых странах с конца 60-х годов прошлого столетия. В то же время в нашей стране в структуре применяемых методов его доля составляет более 60% (2012 г.).
После вакуумной аспирации (ВА) частота ранних осложнений составляет 0,1-3,4%, а тяжелых осложнений, требующих госпитализации, –
0,1% (Charles V.E. et al., 2008). После медикаментозного аборта (МА) частота ранних осложнений не превышает 0,2-7,3% (RCOG, 2011). Однако их использование в России значительно уступает развитым странам – в 32% применяется ВА и только 12% – МА (2013). Для сравнения: во Франции и Бельгии доля МА составляет 80% в структуре методов прерывания беременности.
Риски, связанные с прерыванием беременности методом МА, отличаются в большую сторону по сравнению с хирургическими методами по позиции «кровотечение» на 2,9 дней (95% ДИ: 1,85-3,95) для срока гестации до 9 недель и 3,0 дней (95% ДИ: 1,60-4,40) для срока гестации 10-13 недель. Объем кровопотерь (в баллах) также выше (1,90; 95% ДИ: 0,05-3,75). Выраженная потеря крови, требующая переливания, встречается с частотой 0,09-0,25% и не отличатся от хирургических методов (0,2-0,3% при ДиК и 0,1-0,25% при ВА) (RCOG, 2011). При МА также выше показатель прогрессирования беременности по сравнению с ВА (1,1% против 0,1% соответственно).
Относительно поздних осложнений имеются отдельные публикации, свидетельствующие о наличии связи хирургического аборта с нарушением репродуктивной функции в будущем (при отсутствии доказательных данных в базе Кокрейна). Так, некоторыми авторами показано увеличение риска преждевременных родов после одного аборта в анамнезе 1,25 (95% ДИ: 1,03-1,48) и при двух и более 1,51 (95% ДИ: 1,21-1,75), а также повышение риска низкой массы новорожденного — 1,35 (95% ДИ: 1,20-1,52) и 1,93 (95% ДИ: 1,28-1,71) соответственно (Ancel P.Y. et al., 2004; Shah P.S. et al., 2009; Swingle H.M. et al., 2009) и предлежания плаценты — 1,28 (95% ДИ: 1,00-1,63) и 2,1 (95% ДИ: 1,2-3,5) соответственно (Taylor V.M. et al., 1993). В то же время в Руководстве ВОЗ (2012) со ссылкой на первоисточник (Hogue R.C.J. et al., 2009) и в обзоре RCOG (2009) отмечено, что исследования не выявили негативного влияния аборта в I триместре, выполненного современными методами, на течение последующих беременностей — ВА не была связана с повышенным риском предлежания плаценты (0,9; 95% ДИ: 0,6-1,5) (Brown J.S. et al., 2008; Jackson J.E. et al., 2007; Johnson L.G. et al., 2003) указано на отсутствие повышения риска преждевременных родов при выполнении ВА в ранние сроки (Parazzini F. et al., 2007; Voigt M. et al., 2009) и также на то, что связи между абортом и низкой массой тела новорожденного не обнаружено (Henriet L. et al., 2001).
В другой работе отмечен несколько более высокий риск преждевременных родов при ВА по сравнению с МА (ОР=1,25; 95% ДИ: 1,07-1,45) при необходимости расширения шейки матки более, чем на 10 мм, без ее предварительной подготовки и при отсутствии влияния двух, трех и четырех последовательных абортов: 0,94 (95% ДИ: 0,81-1,10), 1,06 (95% ДИ: 0,76-1,47) и 0,92 (95% ДИ: 0,53-1,61) соответственно (Bhattacharya S. et al., 2012). При МА не было найдено доказательств увеличения риска внематочной беременности (1,04; 95% ДИ: 0,76-1,41), спонтанного аборта (0,87; 95% ДИ: 0,72-1,05), преждевременных родов (0,88; 95% ДИ: 0,66-1,18) или низкого веса новорожденного (0,82; 95% ДИ: 0,61-1,11) независимо от гестационного срока (Voigt M. et al., 2009).
Учитывая наличие доказательной связи между ДиК и высоким риском недонашивания и невынашивания последующих беременностей, в качестве первичной профилактики преждевременных родов и самопроизвольных прерываний беременности рекомендуют ограничение повторных внутриматочных манипуляций (выскабливание матки во время лечебно-диагностических манипуляций или кюретаж полости матки во время аборта, сопровождающихся механической дилатацией шейки матки) (Ancel P.Y. et al., 2004), а также использование пролонгированных методов контрацепции, (American Psychological Association, 2008; Bellagio consensus, 2012). Показано, что введение ВМС сразу после аборта является лучшим обратимым методом контрацепции для предупреждения повторной нежелательной беременности (Templeton A. et al., 2011).
Первичная профилактика недонашивая и невынашивания беременности предусматривает ограничение повторных внутриматочных вмешательств
Широко распространено мнение о высокой частоте нарушений фертильности после аборта, в то же время статистически значимых данных о связи аборта с бесплодием в настоящее время не существует. Вторичное бесплодие, как исход прерывания беременности, возникает при внебольничных абортах, осложнившихся тяжелыми инфекциями или при наличии ИППП (хламидийная и гонорейная инфекции, в меньшей степени – микоплазменная и бактериальный вагиноз). Прерывание беременности в медицинском учреждении и при отсутствии осложнений не приводит к утрате фертильности (RCOG, 2011; Russo J. A. et al., 2012; Safe abortion, 2012).
Последствия инфицированного аборта (вторичное бесплодие, диспареуния, тазовые боли, спонтанные аборты) возникают с той же частой, что и у женщин, перенесших ВЗОМТ, не связанных с процедурой прерывания беременности (Lohr P.A. et al., 2014).
Неосложненный аборт НЕ является причиной бесплодия
Риск восходящей инфекции во время аборта, выполненного в лечебном учреждении, ничтожно мал. Уровень инфицированности определяется в пределах от 0,01 до 2,44% (Bhattacharya S. et al., 2012; RCOG, 2009; Russo J.A. et al., 2012). В последнем, наиболее крупном отечественном исследовании (10249 наблюдений), частота эндометрита (морфологически подтвержденного) при кюретаже выявлена в 2,7% случаев, при ВА –
в 0,9%, при МА – в 0,5%, что совпадает с приведенными выше зарубежными данными (Плотко Е.Э., 2013).
Более высокий риск инфекционных осложнений у первобеременных женщин продемонстрирован в том же исследовании при использовании хирургического метода (ОШ=6,9; 95% ДИ: 3,4-13,9) по сравнению с медикаментозным (ОШ=0,71; 95% ДИ: 0,3-1,8). Это связано с более высоким риском инфицированности на фоне частой смены половых партнеров, что необходимо учитывать при выборе метода у этой категории женщин.
По данным В.Е. Радзинского (2009), после аборта у 25% женщин имеет место хронический эндометрит (ХЭ), что совпадает с распространенностью хламидиоза в популяции сексуально активных женщин, обращающихся к гинекологу с жалобами. Зарубежными авторами особо подчеркивается, что инфицирование хламидиями, гонококками, микоплазмами приводит к развитию ХЭ еще до наступления беременности и ее прерывания. Так, обследование 1032 женщин, которые подверглись хирургическому аборту безиспользования антибиотиков, показало, что наличие хламидий доаборта повышает риск сальпингитов (лапароскопическиподтвержденных) в 30 разиэндометрита (безсальпингита) в 4 раза. В целом присутствие Cl. trachomatis повышает риск ВЗОМТ в 9 раз (Virk J. et al., 2007; Voigt M. et al., 2009).
Причинами бесплодия являются тяжелые инфекционные осложнения, возникающие в основном при небезопасных абортах, ИППП и заболеваниях органов малого таза, независимо от процедуры прерывания беременности
Связь рака молочной железы с абортом в настоящее время полностью опровергнута: мета-анализ 53 эпидемиологических исследований с участием 83 000 женщин в 16 странах не выявил данных, подтверждающих эту взаимосвязь с ОР = 0,93 (95% ДИ: 0,89-0,96) (Beral V. et al., 2004).
Аналогично решен вопрос и о «постабортном синдроме», на который указывают некоторые исследования (процент психических заболеваний среди женщин, сделавших аборт, якобы существенно выше по сравнению с родившими или не беременевшими женщинами того же возраста) (Casey P. et al., 2008; Dingle K. et al., 2008; Fergusson D.M. et al., 2008; Parazzini F. et al., 2007). Показано, что эти исследования, как правило, не учитывают вмешивающихся факторов и методологически небезупречны. Изменения в психоэмоциональном статусе объясняются социальными обстоятельствами и факторами, предшествовавшими аборту. Более качественные исследования неизменно устанавливают отсутствие причинно-следственных отношений между абортом и психоэмоциональными проблемами (АCOG, 2011; Charles V.E. et al., 2008; Induced Abortion…, 2011; Position Statement…, 2008; Safe abortion, 2012).
Не было выявлено доказательств причинно-следственной связи между абортом и гормонально-зависимыми заболеваниями матки, синдромом Ашермана и нарушениями менструального цикла (НМЦ).
Так, все исследования по выявлению возможной связи между абортами и аденомиозом (АМ) основаны на сопоставлении данных гистологического исследования удаленных во время гистерэктомии препаратов с данными анамнеза. Curtis K.M. et al. (2002) среди 1850 женщин обнаружили АМ у 368 и выявили корреляцию этого заболевания с тремя хирургическими абортами (ХА) в прошлом, выполненными методом дилатации и кюретажа (ДиК).
Parazzini F. et al. (2009) (231 женщин с АМ из 820 обследованных) определил более высокий относительный риск у женщин с одним или более искусственным прерыванием беременности (ИПБ) в анамнезе в сравнении с теми, у кого его не было (1,9; 95% ДИ: 1,2-2,8). Исследователи из Турции (Genc M. et al., 2015), где методика ДиК по-прежнему распространена (327 препаратов с АМ и 618 – без него), также обнаружили положительные корреляции (р<0,0001).
Вместе с тем, наличие положительной корреляции еще не является доказательством причинно-следственной связи. Так, существует четко выраженная положительная корреляция между увеличением частоты инфекционных заболеваний в летнее время и количеством людей, которые носят одежду белого цвета в этот же период года (очевидно, что причинно-следственная связь здесь отсутствует, и в увеличении частоты заболеваний играют роль совсем иные факторы). О других вмешивающихся факторах, кроме ХА, которые могут увеличить риск заболевания АМ, в указанных работах не упоминается. Поэтому интерпретация этих данных может быть ограничена исключительно констатацией факта без утверждения о наличии причинно-следственной связи между ними. Кроме того, все исследования изучали серии случаев, доказательная сила которых, как известно, невелика (4-С).
Несколько исследователей указывают на повышение риска АМ у женщин с самопроизвольными выкидышами (СПВ) в анамнезе, а также после родов.
Parazzini F. et al. (2012) (150 препаратов с АМ из 707 исследованных) у женщин после одних родов указывают на отношение шансов (ОШ) 1,8 (95% ДИ: 0,9-3,4) и после 2-х и более родов – 3,1 (95% ДИ: 1,7-5,5) по сравнению с нерожавшими; у женщин с одним или более СПВ – ОШ оказался 1,7 (95% ДИ: 1,1-2,6), по сравнению с теми, у кого СПВ не было. Аналогичные результаты приводит исследователь из Непала (69 препаратов с АМ из 160) (Shrestha A., 2012): ОШ выше у рожавших женщин по сравнению с нерожавшими (1,8; 95% ДИ: 1,5-2,0; р<0,03); у женщин, имевших один или более СПВ, которым было выполнено выскабливание, ОШ – 1,4 и 1,9 соответственно (ДИ в статье не приводятся) (4-С). Таким образом, по мнению авторов, не только СПВ, но и роды увеличивают шансы заболеть АМ.
Еще в нескольких работах также отмечается более высокий процент женщин с АМ среди рожавших (Taran F.A. et al., 2010; Taran F.A. et al., 2012; Templeman C. et al., 2008; Weiss G. et al., 2009). Этот факт объясняют тем, что во время беременности очаги АМ формируются в миометрии за счет глубокого внедрения трофобласта в его волокна, а также за счет того, что ткань может иметь более высокое отношение рецепторов эстрогена и других гормонов беременности, что и способствует развитию очагов эндометриоза (Garcia L. et al., 2011; Taran F.A. et al., 2013) и, таким образом, не аборт, а собственно беременность, а точнее – инвазия трофобласта и гормональные влияния, являются фактором риска АМ.
Данные о повышенном риске развития АМ после хирургических вмешательств – противоречивы. Только одно клиническое исследование подтверждает гипотезу, что АМ формируется, когда происходит нарушение границы эндометрий-миометрий (Bergholt T. et al., 2001). В этом исследовании женщины с АМ (48,8%) и без него (41,0%) имели в анамнезе различные внутриматочные вмешательства, но увеличение шансов было невелико (1,37; 95% ДИ: 1,05-1,79) (4-С).
Эта ассоциация оставалась значимой, когда все факторы были объединены в многофакторной модели логистической регрессии, однако, отмечено отсутствие значимой связи с какой-либо конкретной хирургической процедурой, возможно, как утверждают сами авторы, в результате меньшего числа пациентов в каждой отдельной группе.
Другими исследователями не было зарегистрировано статистически значимой связи между АМ и предыдущими ДиК или ВА (Taran F.A. et al., 2010(а); Taran F.A. et al., 2010(б); Harris W.J. et al., 1985). Bergholt T. et al. (2001) выявлено наличие лишь единственной переменной в значительной степени связанной с риском АМ – гиперплазии эндометрия (OР=3,0; 95% ДИ: 1,2-8,3) (4-С).
Таким образом, пока нет доказательных данных о том, является ли внутриматочное хирургическое вмешательство фактором риска для аденомиоза. Кроме того, особо подчеркивается, что большинство исследований было выполнено у женщин, подвергнутых гистерэктомии, и делать выводы в отношении связи между ними, основываясь только на этом материале, является рискованным.
Влияние хирургического вмешательства на эндометрий изучалось в сравнительном исследовании биоптатов эндометрия в период от 1 до 36 дней после аборта в трех группах у женщин без контрацепции, у использующих КОК и ВМС (Reyniak J.V. et al., 1975). Оно показало, что эндометрий регенерирует в обычные сроки во всех группах. Неполная децидуальная инволюция наблюдалась в первые дни после аборта у 45% женщин без контрацепции (с тенденцией к полному регрессу к концу наблюдения) и среди принимавших КОК – у 75% (она сохранялась более длительное время без регресса, при этом в нескольких случаях наблюдалось кистозное расширение желез). Ограниченная воспалительная реакция (неинфекционного характера) была у 26% и 68% женщин соответственно. Аналогичные явления наблюдались и у женщин, поле введения ВМС, с несколько большей частотой реактивной воспалительной реакции на наличие инородного тела в матке (83%) (4-С).
В некоторых обзорных работах описываются изменения эндометрия (синдром Ашермана), частота которых достигает 7,7-30%, после ДиК, использовавшегося при СПВ, неразвивающейся беременности (НБ), после родов (между 2-4 неделями), резектоскопических операций, диагностических манипуляций и, особенно, после повторных выскабливаний (2-х и более) при СПВ и НрБ (до 40%), а также перенесенных инфекций, приводящие к аберрациям менструального цикла, бесплодию и невынашиванию беременности (Westendorp I.C. et al., 1998; Davar R. et al., 2013; March CM., 1995). Предыдущие аборты, а также инфекции во время операции были связаны с незначительным и недостоверным повышением риска (Westendorp I.C. et al., 1998). Однако указанные данные основаны на небольших проспективных исследованиях серии случаев (4-С), а РКИ отсутствуют. Отмечается, что улучшение регенерации эндометрия после ДиК при ИПБ может быть достигнуто циклическим назначением эстрогенов и прогестерона для уменьшения риска внутриматочного спаечного процесса (3b-B) (Farhi J. et al., 1993).
В русскоязычной литературе частота НМЦ после аборта определяется в 25-52% (Серов В.Н., 2010; Тихомиров А.Л. с соавт., 2013), что, как тиражируют многие авторы, возникает вследствие гормонального дисбаланса на фоне нарушений гипоталамо-гипофизарно-яичниковой оси, наступающих после резкого падения уровней эстрадиола и прогестерона после аборта (по образному выражению некоторых авторов – «краш-тест»), и которые, в итоге, становятся причиной пролиферативных заболеваний (5-D).
Нам не удалось найти исследований фактически подтверждающих «перевозбуждение», а в последующем – «торможение» функции гипотамо-гипофизарных структур у женщин после аборта, о которых сообщается. Единственным источником данных сведений являются исследования В.Н. Серова и А.А. Кожина 1988 года, изучавших влияние эколого-генеративного диссонанса в ответ на стресс у лабораторных животных. Но, ни в этих исследованиях, ни в исследованиях у женщин, перенесших аборт (который по аналогии рассматривают как стресс), изучение содержания гормонов не выполнялось. Эти сведения неизменно присутствуют в публикациях, посвященных необходимости проведения «гормональной реабилитации» у женщин перенесших аборт, и служат «обоснованием» для «назначения» КОК в послеабортном периоде.
Поиск информации по этому вопросу показал, что имеются клинические исследования, посвященные изучению гормонального статуса у женщин после аборта, выполненные как в те же годы, так и более поздние, суть которых сводится к следующему.
На 2-е сутки после ИПБ концентрации эстрадиола (E2) и прогестерона (П) резко снижаются. Увеличение E2 в плазме крови наблюдается в среднем с 7-го дня на фоне восстановленияфункции гипофиза(в течение4-9 днейпосле аборта), о чем судили по повышению концентрацииФСГплазмы, уровень которого соответствовал фолликулиновой фазе обычного менструального цикла. На этом фоне наблюдался устойчивый рост E2, который в среднем через 21,0±1,3 дней достигал преовуляторного пика (257±37 пг/мл).За E2 пиком следовали пики ФСГ и ЛГ с последующей овуляцией. В середине цикла под влиянием ЛГ (между 16-29 сут) происходило повышение концентрации П, уровень которого, однако, был немного ниже, чем в обычном цикле. Исчезновение β-ХГЧ происходило в среднем в течение 37,5±6,4дней (2мМЕ/мл).ЛГ и ФСГпикибыли отмечены,даже если в сывороткеего уровни были выше35мМЕ/мл (4-C) (Lahteenmaki P. et al., 1978; Lahteenmaki P., 1978; Marrs R.P., 1979).
А.Р. Аванесян с соавт. (2011) изучали уровни гонадотропных и яичниковых гормонов в следующем после медикаментозного аборта (МА) менструальном цикле у женщин с овуляцией, наступившей в цикле прерывания (таких женщин было 85,5%).
Гормональные показатели у них достоверно не отличались от аналогичных показателей пациенток контрольной группы (фертильные женщины) (3b-В) (табл. 8.11).
В работе A.S. Blazar (1980) показано, что концентрации гормонов у женщин после ВА мало отличались от обычных циклов, однако имели место краткосрочные всплески секреции прогестерона у 67% пациентов до овуляции и несколько преувеличенные уровни ФСГ во время ранней фолликулиновой фазы, которые не имели клинического значения (4-C).
Овуляция является объективным критерием отсутствия нарушений функции в репродуктивной системе женщины. Она может произойти уже на 8-10 день после ИПБ при отсутствии разницы между МА и ХА. На основе определения сывороточного уровня П (более 3 нг/мл), 75% пациентов имели овуляцию уже через 21 день после аборта (Marrs R.P., (1979) B. Osotimehin et al. (1985) отмечали более высокие уровни П (6 нг/мл) и у 82% пациенток в течение первых 22 дней после ИПБ была констатирована овуляция.
В недавнем многоцентровом рандомизированном исследовании, одном из самых крупных за последнее время (2011 год), хотя и с небольшим объемом выборки у женщин после МА в сроках до 63 дней аменореи, среднее время наступления овуляции составило 20,6±5,1 (диапазон 8-36) дней после приема мифепристона (1b-А). Наступление ее не зависит от возраста, срока гестации, индекса массы тела или наличия ХГЧ в крови (Schreiber C.A. et al., 2011).
Таблица 8.11
Концентрация гонадотропных и стероидных гормонов после прерывания беременности, А.Р. Аванесян с соавт. (2011)
|
Показатели |
Женщины после медикаментозного аборта |
Небеременные здоровые женщины |
|
ФСГ, МЕ/л |
3,84±0,68 |
3,62±0,32 |
|
ЛГ, МЕ/л |
5,21±0,72 |
5,47±0,69 |
|
Пролактин,мМЕ/л |
8,12±0,95 |
8,34±0,98 |
|
Эстрадиол, нмоль/л |
103,63±13,44 |
104,59±12,9 |
|
Прогестерон, пмоль/мл |
26,41±5,91 |
25,46±6,01 |
Таким образом, 75-85% женщин имеют овуляции уже в цикле прерывания беременности (Lahteenmaki P., 1980; Faculty of Sexual…, 2008; Grimes D.A. et al., 2010; Saav I. et al., 2012). Около половины женщин, перенесших ИПБ, возобновляют половую жизнь к концу второй недели после аборта (Saav I. et al., 2012). Эти обстоятельства определяют необходимость раннего начала использования контрацепции (1а-А) (RCOG, 2011; Grimes D.A. et al., 2010).
Таким образом, не найдено достаточных данных, свидетельствующих о серьезных изменениях гормональной функции в репродуктивной системе после аборта, требующих дополнительных вмешательств с целью «реабилитации», и необходимость в использовании контрацепции определяется только целями предотвращения повторной нежелательной беременности.
Риск «травмы» эндометрия может быть полностью исключен при отказе от использования ДиК в клинической практике (прежде всего при самопроизвольных абортах и неразвивающееся беременности) в пользу современных методов.
Что касается собственно реабилитации, то в ней нуждаются женщины при возникновении осложнений, приводящих к нарушению репродуктивной функции, что определяет реабилитационную необходимость, или женщины, имеющие высокий риск таких нарушений, однако, эти меры следует рассматривать как профилактические. Неосложненный аборт, выполненный современными методами, не требует реабилитации или специального восстановительного лечения (Safe abortion…, 2012).
- Медицинский (легальный) аборт является одной из самых безопасных медицинских процедур.
- Инъекция пенициллина представляет больший риск, чем прерывание беременности.
- Прерывание беременности НЕ связано с большим риском будущему репродуктивному здоровью, чем ее продолжение.
ВОЗ, 2012
Согласно данным Отдела народонаселения ООН, аборт по желанию женщины законодательно разрешен в 55 из 194 стран мира. Это – всего 28%. Правда, в эту группу входят почти все индустриально развитые государства и Китай, поэтому доля мирового населения, проживающего в странах с либеральным законодательством, свыше 40%. В то же время, в странах, где аборт запрещен, выполняют 91% НбА от их общего количества в мире, а показатели МС достигают 90-350 на 100 000 вмешательств, и 98% смертей после аборта приходится на развивающиеся страны. Показатель абортов там выше, чем в странах, где он разрешен, что свидетельствует о полном провале запретительных мер.
По словам профессора Дэвида Граймса (США) (Grimes D.A. et al., 2006), «основные причины женской заболеваемости и смертности от НбА сегодня не потеря крови и инфекции, но, скорее, апатия и презрение к женщинам».
В настоящее время и в обществе, и в профессиональной среде все еще поддерживается мнение о чрезвычайно высокой частоте абортов в нашей стране. Оно сформировалось еще в советские времена, когда, действительно, он был самым высоким в мире (глава 1). За прошедшие 50 лет ситуация поменялась радикально.
Показатель частоты абортов (без самопроизвольных) на 1000 женщин 15-44 лет составил 28 – в мире, 29 – в развивающихся странах, 24 –
в развитых (в Европе, исключая страны Восточной Европы – 17), 19 – в США. В России в том же 2008 г. этот показатель составлял 28,2, а в 2014 г. – 22,8 (вместе с самопроизвольными), т.е. достиг среднеевропейского уровня, но не показателя Западной Европы, пока еще превосходя его в 2-3 раза. Представленные данные демонстрируют сходный уровень абортов в странах с одинаковым социально-экономическим развитием, политическим устройством и общественным отношением к сексуальным правам населения (рис. 8.10).
Вклад России в мировую статистику абортов в 2014 году составил 814162 случаев, при этом по желанию женщины до 12 недель – 511799 или 63%, что составляет 14,3 на 1000 женщин фертильного возраста.
Большой региональный разброс показателей в РФ (от 16,5 – в Северо-Кавказском и 19,7 – в Центральном до 39,9 – в Дальне-Восточном ФО) характеризует высокую дифференциацию регионов по социально-экономическому развитию, качеству жизни населения, религиозным взглядам.
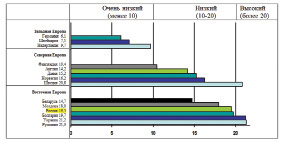
Рис. 8.10. Показатель абортов на 1 000 женщин в возрасте 15-44 лет за 2010 год (Россия – 15-49 лет, 2012 г.) в странах (по данным Отдела по народонаселению Департамента по экономическим и социальным вопросам ОНН)
Обращает на себя внимание чрезвычайно низкое на сегодняшний день использование МА в России – 16% (Основные показатели …, 2015). Вместе с тем по отдельным округам процент его применения значительно выше и достигает 20-30% (Брянская обл., г. Санкт-Петербург, республика Мордовия, Кемеровская обл.), и, напротив, на 53 территориях метод применяется реже, чем в целом по России (0,1% – в Калининградской области, 0,7% – в Москве).
В Кемеровской области МА был включен в Программу государственных гарантий бесплатной медицинской помощи в 2009 г. (Артымук Н.В., 2013). С этого момента увеличилось доля абортов, проведенных с использованием данного метода (в 2013 г. они составили 38% от общего количества искусственных абортов) при продолжающейся тенденции снижения их общего количества. Профессор Н.В. Артымук отмечает существенное снижение криминальных абортов и МС, наблюдаемое одновременно с увеличением доли МА (рис. 8.11). Снижение количества криминальных абортов является весьма показательным: в 2009 г., когда аборты были включены в программу госгарантий, по отношению к 2008 г. снижение произошло в 3,75 раз (12 случаев против 45 случаев соответственно), а к 2012 г. – в 15 раз (3 случая). МС за этот же период снизилась на 30,4% (в России – на 7,9% за 2006-2012 гг.).

Рис. 8.11. Динамика медикаментозных абортов и материнской смертности в Кемеровской области. Н.В. Артымук, 2013 г.
Таким образом, доступность МА способствует снижению материнских потерь, преимущественно за счет уменьшения уровня криминальных абортов и не влияет на общую тенденцию снижения количества абортов.
Согласно имеющимся данным, МА на территории Кемеровской области проходят с небольшим количеством осложнений – эффективность метода составляет 97,6%, доля неполных абортов составляет всего в 2,4% случаев (Артымук Н.В., 2013).
Обучение, накопление опыта и адекватная оценка результатов аборта способствуют снижению количества осложнений, о чем свидетельствует опыт женской консультации №22 г. Санкт-Петербурга по использованию современной схемы МА в ранние сроки (до 63 дней аменореи) в амбулаторных условиях (Дикке Г.Б., Кутуева Ф.Р., 2012). В исследовании изучены результаты (эффективность и осложнения) прерывания беременности у 11 542 женщин репродуктивного возраста, которым был выполнен аборт методом ВА (57,2%) и МА (42,8%). Показано, что количество осложнений после МА (0,9%) в 2011 г. было меньше по сравнению с ВА (1,5%) в том же году. Повышение качества его выполнения ведет к уменьшению осложнений (с 10,1% в 2003 г. до 0,9% в 2011 г. соответственно).
По данным международных исследований при МА положительный эффект достигается в среднем в 96-98%, а частота осложнений не превышает 5%, при этом ревизия полости матки требуется примерно в 3% случаев (Safe abortion, 2012; Kulier R. et al., 2011; Lievre M. et al., 2012).
Выполнение МА в государственных учреждениях РФ на платной основе противоречит законодательству, ссылки на дороговизну применяющихся препаратов являются мифом. Фармако-экономическая целесообразность МА была продемонстрирована в докладе главного специалиста Республики Бурятия Л.М. Жовтун (2013), на примере помощи девочкам-подросткам. Отмечена высокая эффективность МА у подростков – 97,1%. Внедрение МА в практику и соблюдение обязательств по Программе Госгарантий позволили сэкономить около 450 000 рублей в год на каждую 1 000 вмешательств без учета расходов на лечение осложнений, частота которых при МА оказалась ниже в 4 раза по сравнению с хирургическим.
Таким образом, сохранение репродуктивного здоровья женщин возможно не только и не столько за счет снижения количества артифициальных абортов в первом триместре, но более всего – за счет повышения качества оказания медицинской помощи женщинам при НБ: информирования о необходимости раннего обращения женщин в медицинские учреждения, обеспечения прерывания беременности в ранние сроки преимущественно в организациях первичной специализированной медицинской помощи (женских консультациях), исключения из рутинной практики метода ДиК, 100%-е выполнение аборта нерожавшим и юным женщинам медикаментозным методом, обеспечения этапности и точности выполнения процедуры аборта. Соблюдение государственных гарантий по бесплатному прерыванию НБ позволит исключить количество внебольничных и криминальных абортов, тяжелых осложнений и последствий после них и, соответственно, МС. Самый актуальный вопрос, требующий немедленного решения, – помощь женщинам при самопроизвольных и вынужденных абортах, при которых частота летальных исходов все еще остается высокой.
Резюме:
Безопасный аборт НЕ является причиной нарушений репродуктивного здоровья женщин и его следует рассматривать как дополнительный метод регулирования рождаемости в случае контрацептивных «неудач» и резерв в снижении материнской смертности
